如果能把资源用在最有可能获得长期生存的患者上,则其产出投入之比也将是最高的,也让国家“把钱花在了刀刃上”;同时这也将促进正在“爆发”的国内PD-(L)1“宇宙”在后医保时代,规范和科学地发展,并有序和稳健地拓展。 根据中国劳动和社会保障科学研究院、
如果能把资源用在最有可能获得长期生存的患者上,则其产出投入之比也将是最高的,也让国家“把钱花在了刀刃上”;同时这也将促进正在“爆发”的国内PD-(L)1“宇宙”在后医保时代,规范和科学地发展,并有序和稳健地拓展。
根据中国劳动和社会保障科学研究院、北京医药卫生经济研究会与IQVIA的一份报告解读,中国当前的医保谈判可以分为7个阶段:拟谈判药品的确定、谈判邀请和资料提交、专家评审、医保与企业沟通、谈判及价格形成、合同签订、结果公示。 今年10月底,2020年的医保目录更新工作已完成专家审评工作,而本周医保谈判正式揭幕。 毫无疑问,当前正在为肿瘤治疗带来翻天覆地变化的PD-(L)1免疫检查点抑制剂类药物是否有“新成员”被纳入医保是今年的医保谈判的一个关注焦点。 2019年底, 获批后线治疗霍奇金淋巴瘤适应证的PD-1免疫检查点抑制剂信迪利单抗成为唯一的一个PD-(L)1单抗通过医保谈判,以64%的降价幅度进入医保目录。 在12月公布的最后医保名单中,假设7个 PD-(L)1都榜上有名,PD-(L)1价格将大幅度降低,这意味着企业必须覆盖更广阔和更下沉的医院市场,争夺更多的患者,从而实现“以价换量”。 面对价格大幅度降低价格相仿的,令人“眼乱缭乱”同属于同一类药物的PD-(L)1单抗,不同级别医院,不同专科的临床医生能否应接有度,从容不迫,针对不同的患者给与正确的药物选择以最大化肿瘤免疫治疗带来的生存价值? 如果完全按获批适应证治疗,在某一单瘤种治疗领域,PD-(L)1远没有达到"饱和"状态。比如,在目前获批的8个PD-(L)1,仅有二线或后线治疗霍奇金淋巴瘤、二线治疗恶性黑素瘤和食管癌、以及联合化疗一线治疗非鳞非小细胞肺癌这四个”赛道“有2个或超过2个获批治疗适应证的PD-1单抗, 因此整体来说,当前,PD-(L)1治疗各瘤种的“赛道”并不拥挤。但PD-(L)1的超适应证应用改变了这一切。 2020年1月30日英国学术期刊BMC Cancer 刊登了中国临床肿瘤学免疫肿瘤专委会于2019年7月针对医生做的一份在临床实践中PD-(L)1单抗应用情况的调查问卷结果。

结果显示,在588份有效问卷中,348份(59.2%)显示在临床实践中使用过PD-(L)1单抗,其中271(77.9%)显示曾超适应证应用PD-(L)1单抗。 在回答超适应证应用的原因时, 64%的医生回复是“国外已获批该适应证”, 45%回复已具有高级别循证医学证据。

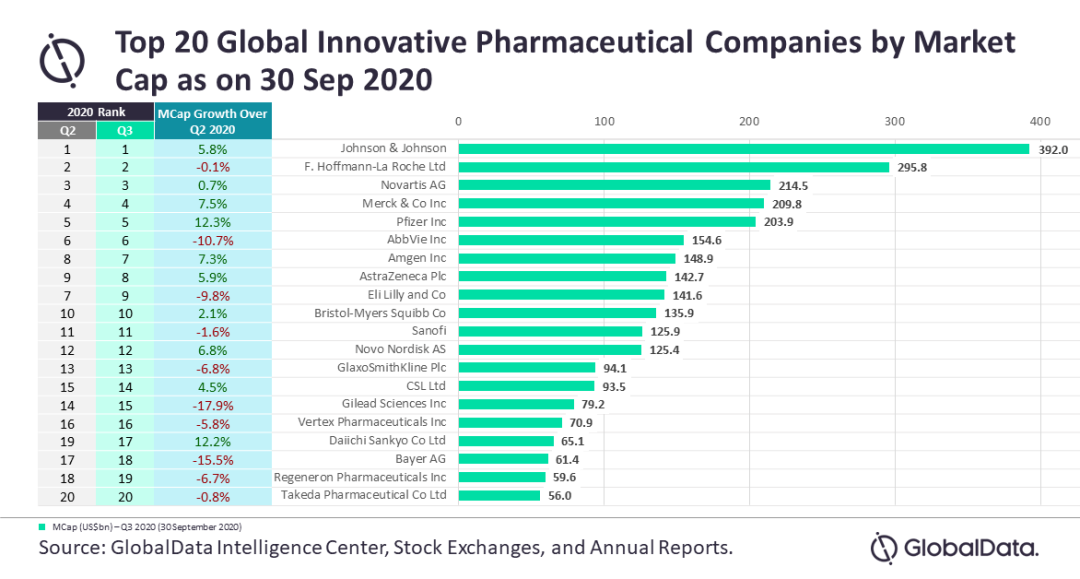
帕博利珠单抗(国内俗称K药)和纳武利尤单抗(国内俗称O药)是全球获批最早的两个PD-1免疫检查点抑制剂。根据K药在美国的药品说明书,K药在美国正式获批或有条件加速获批的适应证已达到28个,覆盖16种不同实体瘤和血液肿瘤,以及MSI-H/dMMR和TMB-H这两个跨瘤种的治疗适应证。 O药在美国获批适应证也达到15个,覆盖11个瘤种。
K药获批适应证示意图
作为全球药品监管机构“风向标”的美国FDA所批准的“OK”药的逾40个适应证自然是根据比较高级别的循证医学证据。但尚没有海外获批适应证或高级别循证医学证据作为依据的PD-(L)1的临床超适应证应用显然会为医生的临床选择带来困扰。 12月9日,K药单药用于通过充分验证的检测评估肿瘤表达 PD-L1(综合阳性评分(CPS)≥ 20)的转移性或不可切除的复发性头颈部鳞状细胞癌(r/m HNSCC)患者的一线治疗适应证获批。国内8个PD-(L)1获批适应证数量已达到20个。 在今年欧洲肿瘤内科学(ESMO)年会上,K药单药,或联合化疗一线治疗r/m HNSCC的III期临床研究KEYNOTE-048公布了随访4年的总生存(OS)数据。结果显示 ,相比对照组(西妥昔单抗联合含铂化疗),K药单药或联合化疗一线治疗使四年 OS 率提高了3-5 倍,在精选人群(PD-L1 CPS ≥ 20)中,K药联合化疗一线治疗的四年OS率达到28.6%。对于 5 年生存率在 5%-10% 的局部复发或转移性头颈部鳞癌,无疑是令人振奋的。 同在今年ESMO公布的K药单药一线治疗PD-L1高表达(TPS≥50%)的转移性非小细胞肺癌(NSCLC)人群的KEYNOTE-024的五年OS随访数据显示K药单药让近三分之一(31.9%)、以往五年生存不到5%的晚期NSCLC患者活过5年。 但即使是在高度选择的人群中,K药单药或联合治疗也仅能让不到三分之一的NSCLC或r/m HNSCC 人群获得长期生存。 因此,找到能精准预测免疫治疗疗效的指标,从而更精准地找到能从免疫治疗中得到最大生存获益的患者不但对于医生和患者来说至关重要,而且对于可能需要支付PD-(L)1费用的医保机构也是一个极其值得关注的话题。 “OK“药治疗晚期肺癌和恶性黑色素瘤的的五年总生存随访研究数据显示,在12周和24周之间获得肿瘤完全缓解(CR)或部分缓解(PR)的人群更有可能获得长期生存。 PD-(L)1通过谈判进入医保,可以提升这类药物的患者可及性,让国内更多的患者从免疫治疗中获益;但是PD-(L)1单药治疗多数实体瘤的有效率仅在20%左右,意味着多数患者无法从中获益。 显然,对于国家来说,如果能把资源用在最有可能获得长期生存的患者上,则其产出投入之比也将是最高的,也让国家“把钱花在刀刃上”;同时这也将促进正在“爆发”的国内PD-(L)1“宇宙”在后医保时代,规范和科学地发展,并有序和稳健地拓展。
本文来源:E药经理人 作者:小编
免责声明:该文章版权归原作者所有,仅代表作者观点,转载目的在于传递更多信息,并不代表“医药行”认同其观点和对其真实性负责。如涉及作品内容、版权和其他问题,请在30日内与我们联系


 客服微v信:
客服微v信:











 京公网安备 11010802031568号
京公网安备 11010802031568号

